腰痛

腰痛という症状は、生涯で成人の80%が経験すると言われています。2019年に行われた生活基礎調査において、腰痛の有訴者率は、男性:1位、女性:2位です。
その腰痛は大きく2つに分類することが出来ます。まず、腫瘍や骨折・感染・下肢の麻痺・膀胱直腸障害など原因が特定できる(椎間板ヘルニアや脊柱管狭窄症も含む)腰痛である特異的腰痛、神経症状や重篤な基礎疾患がなく、画像診断と一致しない腰痛である非特異的腰痛に分けることができます。
また、腰痛の85%が非特異的腰痛です。
さらに、非特異的腰痛患者の1/3は3ヵ月以内に症状がしますが、1年後65%の患者に症状が継続している報告もあります。
この『非特異的腰痛』が鍼灸治療や整体の対象となります。
こんな腰痛の症状の時は、すぐ医療機関の受診を!
- 発症年齢が20歳未満、または55歳以降
- 安静にしても痛みが改善せず、痛みが強くなってきている
- 両下肢のしびれや動かしにくさ、肛門周囲の感覚低下などがある
- おしっこや便がでにくい(膀胱直腸障害)
- 癌、ステロイド治療、HIV感染の既往
- 栄養不良
- 体重減少を伴う
- 発熱を伴う
- 胸部痛を伴う
腰痛になりやすい生活習慣
- 体重として、BMI:18.5~25.0より低い体重もしくは、高い体重
- 喫煙や飲酒の習慣
- 定期的な運動習慣がない
- 精神的ストレスが強い
腰痛の予防には、健康的な生活習慣と穏やかでストレスの少ない生活を送れることが大事です。
腰椎椎間板ヘルニア

腰椎の椎間板の中にある髄核(ゼリー状のもの)が飛び出し、馬尾や神経根を圧迫する疾患です。20~40歳の男性での発症が多く、症状としては片側の足への放散痛(坐骨神経痛など)や感覚障害・力が入らない(入りにくい)があります。
会陰部のしびれや灼熱感、膀胱直腸障害(トイレが我慢できないなど)がある場合には整形外科の受診を勧めます。
また、最近の研究では、椎間板ヘルニアを持っている人は持っていない人よりも多いと言われています。
腰椎椎間板ヘルニアが腰痛に関係する割合も約3%程度いうことから、椎間板ヘルニアがあるからといって症状が出るわけではありません。
さらに、発症要因として神経圧迫の強さ以外に仕事上の満足度の低さ、うつ・不安・ストレスのような精神的なものも関係してきます。
腰部脊柱管狭窄症

様々な原因がありますが、脊柱管や椎間孔が狭くなり、脊髄・馬尾・神経根を圧迫する疾患です。
腰部が最も多く、次いで頚部が多いです。腰部における原因としては、加齢による変性(変性脊椎すべり症、変形性脊椎症)が大半を占めます。50歳以上の有病率は10%を超えます。
症状は、お尻から足にかけてのしびれや痛み、力が入らない、間欠性跛行があります。膀胱直腸障害がある場合には整形外科の受診を勧めます。
腰部脊柱管狭窄症の方の約70%程度に間欠性跛行が見られます。間欠性跛行は、歩いていると足にしびれや痛みが強くなっていき歩けなくなります。
前屈みになり座ると、痛みやしびれは和らぎ、また歩くことが出来ます。このようなことが繰り返し起こります。
腰椎椎間板ヘルニアと腰部脊柱管狭窄症の違いって何??
腰椎椎間板ヘルニアは、お辞儀をしたり椅子に座るなど前屈みの姿勢で痛みやしびれが悪化します。
しかし、腰部脊柱管狭窄症では、前屈みの姿勢を取ると痛みやしびれが楽になります。また、腰椎椎間板ヘルニアは20~40歳、腰部脊柱管狭窄症は50歳以上と年齢による違いもあります。
脊椎分離症・脊椎分離すべり症

疲労骨折などにより椎骨が椎弓の関節突起間部で分離したものを脊椎分離症といい、分離した椎体が前方へ転位したものを脊椎すべり症といいます。
日本人男性の約8%にみられ、成長期におけるスポーツ選手の腰痛の原因の30~40%を占めます。症状としては、腰からお尻、大腿後面の痛みや足の痛み、感覚障害、間欠跛行があります。
体を反らせると痛みが強くなります。
頭痛

頭痛は、原因となる病気がないのに繰り返す頭痛の「一次性頭痛」と頭頚部に何らかの原因となる病気がある頭痛の「二次性頭痛」に大きく分類されます。
鍼灸治療や整体での治療対象となるのは、『一次性頭痛』です。この一次性頭痛は、慢性頭痛とも呼ばれ、15歳以上の日本人の約40%に当たる約4000万人が悩まされているとされています。
慢性頭痛には、ズキンズキンと痛む片頭痛、頭全体が締めつけられるように痛む緊張型頭痛、片目の奥や側頭部に激痛を感じる群発頭痛のほか、薬の使い過ぎが原因で起こる頭痛があります。
頭痛の種類
-
片頭痛
片頭痛は、名称から頭の片側が痛むことに由来していますが、実際には約4割程度の方が両側が痛む頭痛を経験しています。日本での片頭痛の年間有病率は8.4%であり、女性に多く見られます。
【頭痛が片頭痛かどうか判断する基準は?】
① 頭の片側で起こる
② ズキンズキンと拍動性の痛み
③ 我慢できない・仕事などに支障がある
④ 体を動かすと痛みが強くなる
⑤ 頭痛が起こると吐き気も伴う
⑥ 光や音に敏感になる
①~④の症状のうち2つ以上が当てはまり、⑤と⑥のうち1つ以上が当てはまると片頭痛と考えられます。
発作の持続時間は、4~72時間。上記の項目にある症状以外に、空腹感や生あくび、イライラ、手足のむくみといった予兆が起こるケースもあります。
また、片頭痛になった人の1~2割に、閃輝暗点といった前兆が見られます。閃輝暗点とは、視野の中央にギザギザした光が現れ、5~60分間ほど続き、閃輝暗点に伴って、あるいは閃輝暗点が消えてから60分以内に頭痛が生じます。
【片頭痛の主な誘因は?】
- 精神的因子:ストレス・ストレスからの解放、疲労、寝不足・寝過ぎ
- 内因性因子:月経周期、出産後・更年期
- 環境因子:天候の変化、温度の変化・高い湿度、まぶしい光・強いにおい、人混み・騒音
- ライフスタイル因子:運動、欠食、旅行
- 食事因子:空腹、脱水、アルコール、特定の食品
視床下部は、女性ホルモンの分泌や睡眠、食欲などをつかさどっている。月経や排卵、出産や更年期、寝不足や寝過ぎ、空腹などが引き金になると考えられています。
また、視床下部は自律神経もつかさどっているため、ストレスやストレスからの解放、まぶしい光、強いにおい、人混みや騒音、天候の変化、温度の変化や高い湿度、アルコールなども片頭痛を起こす引き金になると考えられています。
-
緊張型頭痛
一次性頭痛の中で、最も多いのが緊張型頭痛です。日本での緊張型頭痛の年間有病率は22.4%であり、障害の有病率は30~70%と言われ、全ての疾患の中で一番高い。緊張型頭痛は、側頭筋や後頚筋群、僧帽筋などの頭から首、背中にかけての筋肉のコリや張りによって、痛みを感じる神経が刺激されることで、痛みが起こると考えられています。その原因の多くは、生活習慣が関係しています。
【頭痛が緊張型頭痛かどうか判断する基準は?】
① 頭の両側に起こる
② 圧迫・締めつけるような痛み
③ 我慢できる・仕事などに支障がない
④ 体を動かしても痛みが変わらない
⑤ 頭痛が起きても吐き気や嘔吐がない
⑥ 光や音に敏感になったとしてもどちらか1つ
①~④の症状のうち2つ以上が当てはまり、⑤と⑥の両方が当てはまると緊張型頭痛と考えられます。【緊張型頭痛の原因として考えられることは?】
- 長時間の同一姿勢
- 悪い姿勢
- 空腹不適切な枕
- 運動不足
緊張型頭痛は、生活習慣が原因で起こるため、生活習慣を見直して、頭から首、背中にかけての筋肉に負担をかけないケアをしましょう。
しかし、生活習慣を改めても頭痛が楽にならない場合は、精神的ストレスが関係している可能性があります。精神的ストレスが加わると、脳など中枢神経の痛みの感じ方が過敏になることで緊張型頭痛が長引くと考えられています。
-
薬の使い過ぎによる頭痛
薬の使い過ぎによる頭痛の人は、人口の1~2%はいると考えられています。これは、頭痛専門医のもとで治療を受けないと改善が困難な頭痛です。この頭痛に悩む人の約8割は、もともと片頭痛のある人です。片頭痛は女性に多いため、薬の使い過ぎによる頭痛も女性に多く、患者さんの約7割は女性が占めています。
また、社会人で片頭痛や緊張型頭痛のある人は、なかなか仕事を休めないことから、頭痛薬に頼っているうちに薬の使い過ぎによる頭痛になるケースも少なくありません。特に、薬の使い過ぎによる頭痛になりやすいのは、市販の頭痛薬を自己判断で日常的に使用するケースです。頭痛外来などでは、薬の服用が1か月に10日以上にならないように、薬の処方や服用の指導が行われています。
【薬の使い過ぎによる頭痛か判断する基準は?】
① もともと片頭痛や緊張型頭痛などの頭痛がある
② 1か月に15日以上の頭痛がある
③ 痛み止めの薬や片頭痛の治療薬であるトリプタンを1か月に10日以上のむ状態が3か月を超えて続いている
これらの項目に当てはまると薬の使い過ぎによる頭痛と考えられます。原因となる薬は頭痛薬だけでなく、月経痛や腰痛など、そのほかの痛み止めの薬でも起こります。また、そうした薬を使用する日数が多いほど起こりやすくなります。もしこの頭痛が疑われる場合は、自分で悪循環を断ち切ることは難しいので、頭痛外来や神経内科など、専門医を受診してください。
当てはまらない場合でも、薬の効きがあまりよくないのに頭痛薬を使い続けている人や、頭痛薬の使用が習慣化している人も、悪循環が始まっている可能性があります。一度、受診をおすすめします。
受診する際には、市販薬を含め使用しているすべての薬の名前を必ず医師に伝えてください。【薬の使い過ぎが引き起こす悪循環】
つらい頭痛をたびたび経験している人は、”また、あのイヤな頭痛が起こるかもしれない……”という不安や恐怖感が強くなることがあります。そのため、自己判断で頭痛薬を飲むようになり、次第に薬を飲む回数や量が増えていきます。
薬を使い過ぎると、脳など中枢神経での痛みの感受性が変化するために、痛みに敏感になります。その結果、少しの刺激でも頭痛が起きやすくなり、頭痛の頻度が増えると考えられています。また、痛みの性質や痛みが出る場所が変化するなど、頭痛が複雑化し、薬が効きにくくなっていきます。そうなると、さらに薬を使う回数や量が増えていき、悪循環が繰り返されてしまいます。
この頭痛の症状の時は、すぐ医療機関の受診を!
- 突然発症
- 今までに経験したことのない人生最悪の痛み
- いつもと性状が違う
- 頻度と程度が増していく
- 50歳以上で初めて発症
- 神経症状や視力障害がある
- がんや免疫不全患者
- 精神症状を伴う
- 発熱、項部硬直、髄膜刺激徴候がある
- 最近の頭部外傷がある
顔面神経麻痺

顔面神経麻痺は、「朝起きてたら顔が動かない」、「鏡を見たら顔が曲がっている」、「うがいしたら口から水がこぼれてしまう」など急性に発症します。年間、人口10万人あたり50人ほど発症するといわれ、2割以上に後遺症が残るとも言われています。
顔面神経麻痺には、中枢性と末梢性とに分けられ、鍼治療の適応となるのは末梢性の顔面神経麻痺です。
末梢性顔面神経麻痺は様々な種類がありますが、約60~70%がBell麻痺、約10~15%がRam-say Hunt症候群が占めています。
Bell麻痺は一般的に予後良好(治癒率:約90%)、Ram-say Hunt症候群は比較的予後不良(治癒率:約60~70%)と言われています。
発症早期から治療を行った方が治癒率が高いことから、発症後は早急に医療機関を受診することを勧めます。
顔面神経麻痺の種類
1.Bell麻痺
単純ヘルペスウィルス1型(HSV-1)の再活性化による神経炎によって起こる。Bell麻痺の約10~20%は帯状疱疹、難聴・めまいなどの症状がない無疱疹帯状疱疹(ZSH)とも言われている。
【Bell麻痺の症状は?】
- 片側顔面の目を閉じれない(兎眼)、額のしわ寄せができない、口角が下がる、食べ物がこぼれる、鼻唇溝が無くなる
- 耳介の痛みやしびれ、味覚低下(舌の前2/3)
- 聴覚過敏
- 涙腺・唾液腺の分泌低下
- 原因が特定できない
2.Ram-say Hunt症候群
膝神経節に潜伏感染していた水痘・帯状疱疹ウィルス(VZV)の再活性化による神経炎によって起こる。顔面神経(Ⅶ)に隣接する内耳神経(Ⅷ)へも影響しやすい。
【Ram-say Hunt症候群の症状は?】
- 片側の耳介、外耳道、鼓膜、口腔粘膜に痛みがある水疱がある
- 片側顔面の目を閉じれない(兎眼)、額のしわ寄せができない、口角が下がる、食べ物がこぼれる、鼻唇溝が無くなる
- 耳介の痛みやしびれ、味覚低下(舌の前2/3)
- 涙腺・唾液腺の分泌低下
- 同側の難聴や耳鳴り、めまい、眼振がある
鍼治療に関して
鍼治療に関しては、Bell麻痺及びRam-say
Hunt症状群で違いはありません。
治療方法は、症状の重症度によって変わりますが、大きくは顔面神経の走行へ鍼治療を行う方法と表情筋に対して鍼治療を行う方法があります。
突発性難聴
突発性難聴とは?

突発性難聴は、ある日突然、耳の聞こえが悪くなります。
ほぼ片方(稀に両方)で起こり、ほとんどは原因不明であり、聴力回復の予後は難聴の重症度によります。
突発性難聴は、自然に回復する可能性があり、罹患した人の多くは医師の診察を受けないことから正確な発生率は不明です。
厚生労働省研究班の調査によると、推定患者数は35,000人と推定され、約10年前と比較して1.5倍に増加していることが報告されています。
多くは40代~60代に発症しますが、どの年齢でも発症する可能性があります。
男女の性差はなく、ほとんどが片方になります。
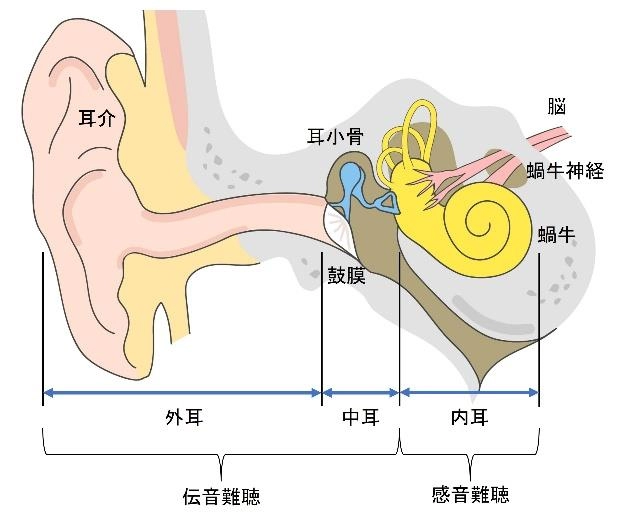
難聴は、外耳や中耳に何らかの障害があって発症する『伝音性難聴』と、音を感じ取って脳に伝える内耳、蝸牛神経、脳が何らかの原因でダメージを受けて発症する『感音性難聴』の2つに大きく分けられます。
突発性難聴は、加齢とともにゆるやかに進行する加齢性難聴とは違い、急性の『感音性難聴』のうち、原因がわからないものの総称です。
※2015年に厚生労働省「難治性聴覚障害研究班」によって改訂された診断基準としては、感音性難聴であり、純音聴力検査で少なくとも3つの連続した周波数で30デシベル(dB)以上の聴力低下が、72時間以内に生じたものと定義されています
重症度について
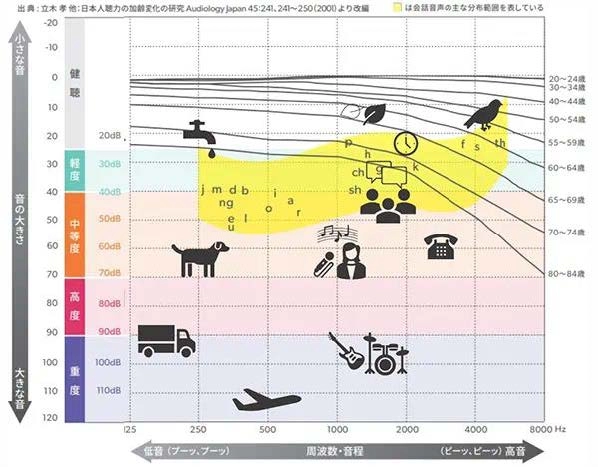
聴力検査:
0.25kHz、0.5kHz、1kHz、2kHz、4kHzの5周波数の閾値の平均
重症度:
Grade1:40dB未満
Grade2:40dB以上60dB未満
Grade3:60dB以上80dB未満
Grade4:90dB以上
※「a」:めまい有、「b」:めまい無
予後は?
突発性難聴は、治療が遅れるほど治りにくく、少なくとも発症から2週間以内、できれば1週間以内に治療を開始することが望ましいとされています。
ただし、治療を開始するタイミングが2週間以内であっても、聴力が元通りに回復するのは約1/3とされています。
残りの1/3は完全には回復しない、もう1/3は全く回復しないと言われています(患者の約3分の2は必ずしも完全ではないものの、ある程度の聴力を回復します)。
また、両側の者は片側の患者に比べて予後が悪いです。
あるメタアナリシスでは、両側突発性難聴の患者の約1/3が治療後に聴力を回復したのに対し、片側突発性難聴の患者ではほぼ2/3が回復したという報告があります。
発症後早期に回復(自然または治療による)がみられるのが一般的です。
一例として、治療を受けた156人の患者のうち、78%が3ヶ月以内に回復し、54%が10日以内に回復し、78%が1ヶ月以内に回復し、6ヶ月を超えて改善がみられたのは1人だけでした。
一般的にですが、3ヶ月以内に改善がみられない患者は、聴力の大幅な回復は期待できません。
聴力回復の重要な予後指標の一つは、診察時の難聴の程度であり、診察時の難聴が軽度であればあるほど、回復の可能性は高くなります。
治療は?
基本的には、発症して早い時期から耳鼻咽喉科を受診し、治療を行うことが大事です。
当院の鍼治療としては、耳の周囲や首肩周りの経穴を使用します。
効果としては、特定の耳介のポイントを刺激すると、耳介周囲の神経を効果的に興奮させ、内耳の毛細血管の透過性を高め微小循環を改善し、聴覚機能の回復を助けることができると考えられています。
(参考:https://www.minakata-hari9.com/entry2.php?eid=273428)
耳鳴り
耳鳴りとは?
耳鳴りは、『明らかな体外音源がないにも関わらず感じる異常な音感覚』と定義されます。
耳鳴りは外耳から聴覚中枢に至る聴覚路のいずれかの部位に生じた異常興奮であると考えられており、多くは内耳性難聴に伴う一次性自覚的耳鳴です。
内耳性難聴に伴う入力の低下により抑制系シグナルが減少し、耳鳴りが発生します。
また、苦痛に感じる脳内のネットワークが耳鳴りを認知することで、耳鳴りを苦痛に感じるようになると考えられています。
-
耳鳴りの末梢発生説と中枢発生説
耳鳴り発生の部位が蝸牛の場合は『末梢性耳鳴』、中枢の場合は『中枢性耳鳴』と呼ばれます。
耳鳴りは聴覚路のいずれかの部位に生じた異常興奮であると考えられますが、臨床的には耳鳴りの多くが内耳性難聴に合併するため、一般的に耳鳴りは蝸牛神経の自発放電の増加として理解されてきました。
これが耳鳴りの『末梢発生説』です。
有毛細胞からは常に伝達物質が放出されており、これにより一次聴神経ではスパイク放電が起きます。
音刺激のない状況でも毎秒数10回の自発放電があります。
音刺激があると、内有毛細胞が興奮し、蝸牛神経求心性神経線維の活動電位を生じて、信号を中枢へ送ります。
この信号が音知覚として認識されるためには、多くの神経線維が同期して刺激される必要があります。
音刺激がない場合の自発放電は、通常同期しないので中枢へは伝達される音知覚として認識されることはありません。
自発放電の増加が耳鳴になると考える場合には自発放電が増加し、かつ神経線維と同期しなければなりません。
聴神経腫瘍手術で聴力保存ができた例と保存ができなかった例で術前後の耳鳴の大きさや気になり方の変化には有意な差はなかったり、蝸牛神経を切断しても必ずしも耳鳴が消失したりするわけではなく、耳鳴を末梢発生説のみで説明することは難しいと考えられます。
2004年にアメリカの耳鼻咽喉科医Lowryの体験談として、左放線冠の脳梗塞後に40年来の耳鳴が消失し、聴力には影響がなかったという報告がありました。
この事実は、耳鳴りが中枢で発生する可能性を示しています。
このことは蝸牛神経を切断しても耳鳴りが変化しない例があることや、新たに耳鳴りが生じる例があるためです。
耳鳴りの中枢発生説は、下肢切断後に認められる“phantom limb pain(幻肢痛)”と類似の病態と捉えられてきました。
つまり、蝸牛や蝸牛神経傷害により求心性信号が途絶えると、中枢聴覚路の抑制系の活動が低下し、このため中枢聴覚路に過剰興奮が生じることが耳鳴の発生に関与していると考えられています。
-
耳鳴発生の機序として聴覚視床発火リズム変調
耳鳴に対する脳機能画像研究の初期は聴覚皮質が注目されていた。具体的には、陽電子放出型断層撮影法(PET)を用いた研究で、耳鳴の患側に関わらず、耳鳴を患った患者の聴覚皮質では異常な非対称性があり、左側の自発的神経活動レベルがより高いということが判明した。
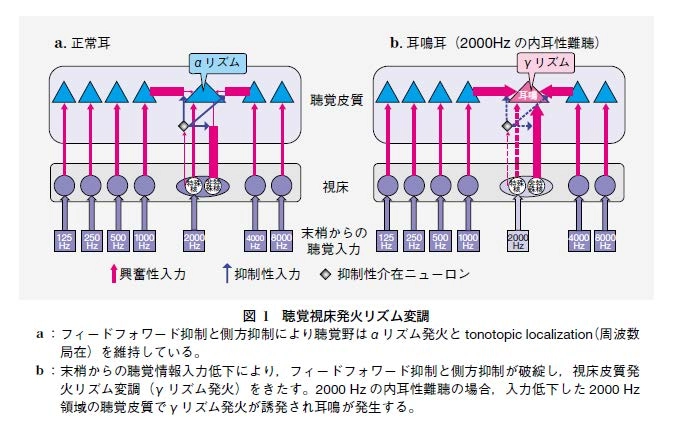
また、脳磁図(MEG)の研究結果からは、次のような“聴覚視床発火リズム変調(auditory thalamocortical dysrhythmia)”と呼ばれる現象を説明できます。
聴覚視床発火リズム変調は、内耳性難聴などの聴覚障害により視床(内側膝状体)への情報が減少した場合に起こります。- フィードフォワード抑制の破綻
- 側方抑制の破綻
から説明される現象である(図1)。
視床には特殊核(大脳皮質に投射する機能が明確な神経核、聴覚の場合は内側膝状体)と非特殊核(機能的な適宜が明確にできないような入力を受ける神経核)があり、これらに特殊核からの抑制性介在ニューロンを介したフィードフォワード抑制が加わり、正常耳では聴覚皮質にαリズム(8~12 Hz)での振動発火を起こしています。
聴覚障害では蝸牛からの情報量が減少するため、特殊核での抑制性介在ニューロンの働きが弱まり、フィードフォワード抑制が破綻して聴覚野に過剰な興奮が発生します。
また、特殊核からの抑制性介在ニューロンは、正常耳では周囲の聴覚皮質細胞からの活動を抑制する“側方抑制”の働きもしていますが、難聴耳ではこの側方抑制効果が低下し、周囲の正常聴覚皮質細胞の興奮が伝わります。
このフィードフォワード抑制と側方抑制の2つの破綻により聴覚野に高周波のγリズム(30~80 Hz)発火を誘発します。
聴覚野γリズム発火と耳鳴の知覚的大きさは関連しているとの報告もあります。
また聴覚障害周波数と耳鳴周波数が一致する点からも、聴覚視床皮質発火リズム変調は耳鳴発生の重要な機序を担っていると考えられています。
-
耳鳴りの苦痛ネットワーク
耳鳴を知覚してそれを苦痛なものと感じるには非聴覚野との神経同期があります。
脳が耳鳴を過去の記憶や情動により危険な音・注意を要する音と意識する非聴覚野の働きとして“うつ”・“不安”・“注意”・“認知”・“記憶”があります。
これら苦痛に感じる脳内の苦痛ネットワーク(図2)が耳鳴を認知することにより、耳鳴を苦痛に感じるようになると考えられています。
抑うつ、不眠あるいは不安障害の症状を和らげることをきっかけに、本人が冷静に耳鳴に対処できるようになり、“耐え難い苦痛”という認知を修正し受け入れることができるようになります。
耳鳴苦痛ネットワークとしては、島皮質、背外側前頭前野、扁桃体、海馬・海馬傍回などがあげられます。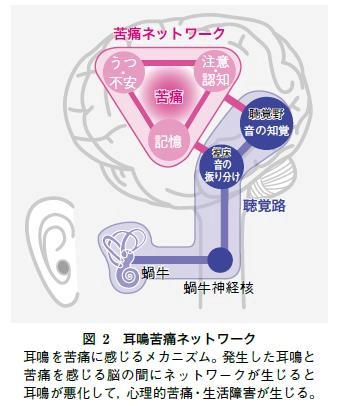
治療は?
東洋医学では、耳は『腎』と深く関わるとされています。
また、ストレスによる『肝火(かんか)』の高ぶりや、『気血の不足(気血両虚)』も耳鳴りの原因になると考えます。
- 腎虚タイプ:加齢・疲労・冷えを伴う耳鳴り
- 肝火タイプ:ストレスや怒りで悪化する耳鳴り
- 気血両虚タイプ:疲れやすく、めまいを伴う耳鳴り
以上のように、体全体のバランスの乱れが耳鳴りに影響するため、全身の調整が重要とも考えられます。
そこで、当院では、首肩の緊張緩和と自律神経の調整を中心に施術を行います。
局所だけでなく全身の巡りを整えることで、耳鳴りの軽減を目指します。長く続く耳鳴りでお悩みの方は、一度ご相談ください。
肩関節周囲炎(五十肩)

中高年(40~50代)に多く発症し、痛みと運動制限(腕があげれない、結滞・結髪動作ができないなど)の症状がみられます。
要因としては、加齢による肩周辺組織の変性が考えられます。糖尿病があると発症しやすいという報告もあります。
五十肩が特に起こりやすい部位は4か所あります。1つは肩の前側にある肩甲下筋の腱と上側にある棘上筋との隙間である腱板疎部、そしてもう1つは腱板疎部とつながっている上腕二頭筋長頭腱の腱鞘です。この2か所に炎症や拘縮が起こると、背中に手を回したり、髪を洗ったりする動作がしづらくなります。
また、上腕骨のボールと肩甲骨の受け皿を包んでいる関節包の下側や、腱板の上側にある滑液包に炎症や拘縮が起こると、腕を上げにくくなります。
五十肩の周期
-
急性期(炎症期):発症から2週間程度
急性期は、痛みが強く、無理をすれば肩を動かすこともできます。痛みは、肩を動かしたときだけではなく、安静にしている時や就寝時にも現れます。痛みを伴う動作は無理に行わないようにしましょう。 -
慢性期(拘縮期):通常6ヵ月程度
慢性期は、痛みは軽減しますが、肩が動かしにくくなります。無理に動かそうとすると痛みがあります。痛みが軽減してきたら、硬くなった肩関節をほぐすために肩の運動を行い、少しずつ肩の可動域を広げていきます。 -
回復期:1年程度
回復期は、徐々に痛みが減少していき、肩を動かしやすくなります。しかし、数年かかる場合や症状が残ることもあります。この時期には、肩の可動域や低下した肩の筋力を取り戻すため、積極的に肩の運動を行いましょう。
上腕骨外側上顆炎(テニス肘)

上腕骨外側上顆部に痛みが出ます。また、圧痛も伴います。この部分には、短橈側手根伸筋や総指伸筋などが付着しています。そのため、この筋肉に負担のかかる日常生活動作やスポーツ動作が繰り返されることによって炎症や微小な損傷が起こり痛みが出ます。
タオルを絞る、蛇口をひねる、ドアノブを回すなどの動作が困難になります。
テニスのバックハンドでも生じやすいことから『テニス肘』とも呼ばれます。
IBS(過敏性腸症候群)

過敏性腸症候群(irritable bowel
syndrome;以下、IBS)は、慢性的あるいは反復性に腹痛や排便異常(下痢、便秘)があるが、器質的(目に見える)に異常がない症候群です。
2011年までの調査によると、世界的な有病率は約10%と言われています。
IBSは病態によって、便秘型や下痢型、下痢と便秘を交互に繰り返す混合型に分類されます。
IBSには、①ストレス、②腸内細菌、③心理的異常、④遺伝など様々な要素が関係していると言われています。
鍼治療は、自律神経系の調節に影響を与えることからストレスや心理的な面で症状が出ている方には効果が期待できる可能性があります。鍼治療の効果に関しては、様々な報告があるので時間をみてご紹介したいと思います。
